As mais de 212 milhões de pessoas que vivem no Brasil – e também os estrangeiros que aqui estiverem – podem encontrar no SUS desde um atendimento simples, como uma avaliação da pressão arterial, até procedimentos complexos como um transplante de órgãos ou tratamento de câncer. De fato, em 2025, o SUS foi a única rede assistencial para aproximadamente 76% da população brasileira. Além disso, importantes agências e órgãos que atuam na pesquisa, proteção, regulação e produção estratégica para a saúde pública como um todo estão vinculadas ao SUS. Alguns exemplos são Fundação Oswaldo Cruz (Fiocruz), Fundação Nacional de Saúde (Funasa), Agência Nacional de Vigilância Sanitária (Anvisa), Empresa Brasileira de Hemoderivados e Biotecnologia (Hemobrás) e Agência Brasileira de Apoio a Gestão do SUS (AgSUS).Todo esse sistema é organizado por uma série de leis, decretos e portarias, e financiado com recursos públicos, tanto da União, como de estados e municípios.
Saúde como política pública
O Sistema Único de Saúde (SUS) do Brasil é um dos maiores e mais complexos sistemas de saúde do mundo. Ele começou a ser forjado por movimentos sociais que atuavam por uma Reforma Sanitária ainda na década de 1970, mas foi estruturado de fato a partir da Constituição de 1988, que definiu a saúde como “direito de todos e dever do Estado”, com acesso universal, igualitário e gratuito. Depois, em 1990, com a Lei nº 8080, conhecida como Lei Orgânica da Saúde, o sistema foi regulamentado, estabelecendo as condições para a promoção, proteção e recuperação da saúde, definindo a organização e o funcionamento dos serviços correspondentes pelo país.
Assim, ficou definido que o SUS é um sistema de caráter público, formado por uma rede de serviços regionalizada, hierarquizada e descentralizada, com direção única em cada esfera de governo e com mecanismos de controle acessíveis pela população em geral. Os serviços privados também estão previstos na Constituição e, quando conveniados ou contratados pelo poder público, formam a Saúde Complementar, devendo estar subordinados às diretrizes do Sistema Único de Saúde (SUS). Além disso, existem os planos e seguros de saúde, contratados de maneira privada por indivíduos e empresas, que constituem o Sistema de Saúde Suplementar, majoritariamente regulado e fiscalizado pela Agência Nacional de Saúde Suplementar (ANS).
Linha do Tempo
do Ecossistema
de Saúde do Brasil


Irmandade da Misericórdia de Santos
Brás Cubas fundou a Irmandade da Misericórdia de Santos em 1543, criando o primeiro hospital do Brasil, hoje conhecido como Santa Casa de Santos. Depois foram criadas Santa Casas de Olinda, Bahia, Rio de Janeiro, Belém e São Paulo.


Criação dos primeiros cursos de medicina do Brasil
Criação dos primeiros cursos de medicina do Brasil, com a Escola de Cirurgia da Bahia (na imagem), em fevereiro, e a Escola Anatômica, Cirúrgica e Médica do Rio de Janeiro, em abril.

Saúde atribuída às municipalidades
As responsabilidades de Saúde foram atribuídas às municipalidades com a promulgação da Lei de 1º de Outubro de 1828, conhecida como Regimento das Câmaras Municipais, reorganizou a administração local no Império do Brasil.


Junta Central de Higiene Pública
Foi criada a Junta Central de Higiene Pública, por conta do surto de febre amarela no Rio de Janeiro. Ela tinha como atribuição propor o que fosse necessário para a salubridade nas cidades, bem como indicar medidas que se convertessem em ações municipais e exercer a polícia médica nas visitas a embarcações, boticas, lojas de drogas, mercados e armazéns.


Conselho Superior de Saúde Pública
Ocorre uma reorganização do serviço sanitário do Império, com a criação do Conselho Superior de Saúde Pública e da Inspetoria-Geral de Higiene, ampliando a atuação da antiga Junta Central de Higiene Pública. A gestão dos serviços de saúde dos portos foi reorganizada e passou a ser subordinada ao Ministério dos Negócios do Império.


Saúde atribuída aos estados
Com a Proclamação da República neste ano, a responsabilidade pelas ações de saúde passou a ser atribuída aos estados. As ações governamentais se concentravam em combater doenças que afetavam as cidades portuárias, como febre amarela e peste bubônica, pois isso prejudicava o comércio de exportação, especialmente do café.


Diretoria-Geral de Saúde Pública
Criação da Diretoria-Geral de Saúde Pública, unindo a Inspetoria Geral da Saúde dos Portos e o Instituto Sanitário Federal. Tinha por competência o estudo da natureza, etiologia, tratamento e profilaxia das doenças transmissíveis, apresentação ao governo de planos de socorro sanitário a ser prestado aos estados que o solicitassem, além do preparo e distribuição de medicamentos e curativos às autoridades locais.

1904
Revolta da Vacina
Revolta da Vacina
Eclosão da Revolta da Vacina, após a instituição de lei que determinava a obrigatoriedade de vacinação contra a varíola, em um contexto de instabilidade política e insatisfação social com o novo regime.
Departamento Nacional de Saúde Pública
Criação do Departamento Nacional de Saúde Pública (DNSP) para ser o principal órgão federal da área de saúde, subordinado ao Ministério da Justiça e Negócios Interiores. O novo departamento correspondeu na prática a uma reforma na estrutura da saúde pública brasileira, em particular pelo aumento da capacidade do governo federal em atuar além dos limites da capital do país e dos principais portos marítimos e fluviais, e pela incorporação formal, pelo Estado nacional, da preocupação com as doenças das populações do interior.

Caixas de Aposentadoria e Pensão
Criação das Caixas de Aposentadoria e Pensão (CAPs), para os empregados de ferrovias, estabelecendo benefícios como aposentadoria, pensão por morte e assistência médica. Esta lei marcou o primeiro passo na criação de um sistema de proteção social no país, servindo de base ao que seria a Previdência e o SUS.


Ministério dos Negócios da Educação e Saúde Pública
Criação do Ministério dos Negócios da Educação e Saúde Pública, no Governo Getúlio Vargas, que buscava atender a uma demanda social por um ministério voltado para o tema da saúde. Porém, a pasta manteve de forma geral a organização do Departamento Nacional de Saúde Pública.

Serviço de Assistência Médica Domiciliar
Criação do Serviço de Assistência Médica Domiciliar e de Urgência da Previdência Social (SAMDU), durante o governo Eurico Dutra, com o objetivo de prestar assistência médica de urgência, em ambulatórios, hospitais, domicílio ou local de trabalho, apenas aos segurados ativos e inativos, seus dependentes e aos pensionistas dos Institutos de Aposentadoria e Pensões dos Industriários, Comerciários, Bancários, Marítimos e Empregados em Transportes e Cargas e da Caixa de Aposentadoria e Pensões dos Ferroviários e Empregados em Serviços Públicos.

1953
Ministério da SaúdeMinistério da Saúde
Criação do Ministério da Saúde pela Lei nº 1920 de 25/7/1953, durante o segundo governo de Getúlio Vargas.

5ª Conferência Nacional de Saúde
Ano de realização da 5ª Conferência Nacional de Saúde, que levou à criação do Sistema Nacional de Saúde, por meio da Lei nº 6.229, que estabeleceu a organização do complexo de serviços de saúde, públicos e privados, e definiu o Ministério da Saúde como órgão responsável por formular a Política Nacional de Saúde e coordenar as ações em todo o país. No mesmo ano, foi aprovada a Lei nº 6.259, que regulamentou a organização das ações de vigilância epidemiológica e o Programa Nacional de Imunizações (PNI), além de estabelecer a notificação compulsória de doenças.

Instituto Nacional de Assistência Médica da Previdência Social
Criação do Instituto Nacional de Assistência Médica da Previdência Social (Inamps), substituindo o Instituto Nacional de Previdência Social (INPS), e oferecendo serviços de saúde para um importante contingente da população brasileira, os trabalhadores registrados.

Conselho Nacional de Administração da Saúde Previdenciária
Criação do Conselho Nacional de Administração da Saúde Previdenciária (Conasp), com atribuição de opinar sobre a organização e aperfeiçoamento da Assistência Médica da Previdência Social, sugerir critérios de alocação dos recursos e recomendar a adoção de políticas ou modalidades de financiamento e de assistência à saúde, a fim de buscar respostas sobre a crise do setor.


8ª Conferência Nacional de Saúde do Brasil
Realização da 8ª Conferência Nacional de Saúde do Brasil, considerada um marco na história do país, primeira vez aberta à participação popular e à sociedade civil. Ajudou a lançar as bases do Sistema Único de Saúde (SUS). Seu relatório final está disponível aqui.


Sistema Único de Saúde (SUS)
Criação do Sistema Único de Saúde (SUS). Seus principais marcos legislativos são a Lei n. 8.080/90, que define os princípios e diretrizes do SUS, incluindo as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes. Outro importante marco é a Lei n. 8.142/90, que dispõe sobre a participação da comunidade na gestão do SUS e sobre as transferências intergovernamentais de recursos financeiros na área da saúde.

Programa Saúde da Família
Criação do Programa Saúde da Família (PSF), que reorientou o modelo assistencial a partir da atenção básica, estabelecendo a criação de vínculos e o compromisso de corresponsabilidade entre os profissionais de saúde e a população como ponto central. Posteriormente, passou a ser denominado Estratégia Saúde da Família (ESF).

Norma Operacional Básica do Sistema Único de Saúde
Publicação da Norma Operacional Básica do Sistema Único de Saúde, conhecida como NOB 96, que reorientou o modelo de atenção do SUS com foco na Atenção Básica, ao consolidar o município como principal gestor da atenção à saúde de seus cidadãos, promovendo a descentralização e criando financiamento regular e mecanismos como o Piso da Atenção Básica (PAB).

Sancionada a Lei nº 9.637
Sancionada a Lei nº 9.637, que qualifica as Organizações Sociais e estabelece as regras para que essas entidades possam firmar contratos de gestão com o poder público, permitindo que absorvam atividades de interesse público em áreas como ensino, pesquisa, cultura e saúde.

Agência nacional de Vigilância Sanitária
Criação da Agência nacional de Vigilância Sanitária (ANVISA)

Emenda Constitucional nº 29
Promulgada Emenda Constitucional nº 29, que assegura os recursos mínimos para o financiamento das ações e serviços públicos de saúde (ASPS). A EC define o quanto das receitas dos estados e municípios deve ser destinado para a área, estabelecendo vinculação entre os recursos arrecadados e o financiamento da saúde. Criação da Agência Nacional de Saúde Suplementar (ANS).

Política Nacional de Atenção Básica
Criação da Política Nacional de Atenção Básica (PNAB), que transformou o Programa Saúde da Família (PSF) na principal estratégia da Atenção Básica.

Lei Complementar nº 141
Sancionada a Lei Complementar nº 141, fundamental para a operacionalização da EC nº 29, pois estabeleceu critérios mais claros para o financiamento da saúde, definiu percentuais mínimos de receitas próprias para aplicação de recursos por estados (12%) e municípios (15%), e fortaleceu a fiscalização e a transparência dos gastos.

Programa Mais Médicos
Lançamento do Programa Mais Médicos, com o objetivo de suprir a carência de médicos nos municípios do interior e nas periferias das grandes cidades do Brasil, fortalecer a Estratégia Saúde da Família (ESF) e a Atenção Primária à Saúde (APS).

Emenda Constitucional nº 86
Sancionada a Emenda Constitucional nº 86, que criou o orçamento impositivo, tornando obrigatória a execução financeira de emendas parlamentares individuais, limitadas a 1,2% da Receita Corrente Líquida da União. Também estabeleceu que 50% das emendas fossem destinadas à saúde.

Emenda Constitucional n. 95
Sancionada a Emenda Constitucional n. 95, limitando por 20 anos o crescimento das despesas primárias da União, que passaram a ser corrigidas pela inflação do ano anterior e, no caso da saúde, não mais pelo crescimento da Receita Corrente Líquida.

Política Nacional de Atenção Básica
Realizada a revisão da Política Nacional de Atenção Básica (PNAB) pela Portaria n. 2.436, que trouxe novas diretrizes, mudanças na administração dos recursos na esfera municipal, na forma de atuação dos agentes de saúde, além de reconhecer e financiar outros modelos de equipe, além da Estratégia Saúde da Família (ESF). No mesmo ano, a Portaria n. 3.992 alterou as modalidades de transferência dos recursos federais e criou dois blocos para o repasse de recursos: i. custeio, para os gastos recorrentes, como salários e insumos, e ii. investimentos, para ampliar a oferta de ações em saúde, como reformas e construção de novas unidades.

Coronavírus (2019-nCoV)
Início da crise sanitária causada pela pandemia do Coronavírus (2019-nCoV), com a publicação de Portaria declarando a Emergência em Saúde Pública de Importância Nacional (ESPIN). A COVID-19, como passou a ser chamada a infecção respiratória aguda causada pelo vírus, pressionou o sistema de saúde como um todo.

Fim da Emergência em Saúde Pública
Portaria do Ministério da Saúde declara o fim da Emergência em Saúde Pública de Importância Nacional (ESPIN) causada pela COVID-19 no Brasil. No mesmo ano, o Congresso Nacional promulgou a Emenda Constitucional 126/2022 que, dentre outros pontos, aumentou o limite de execução das emendas parlamentares individuais para até 2% da Receita Corrente Líquida (RCL) da União, sendo metade desse recurso obrigatoriamente destinado às ações e serviços públicos de saúde (ASPS).

Política Nacional da Atenção Especializada em Saúde
Publicação da Portaria que institui a Política Nacional da Atenção Especializada em Saúde (PNAES) que, entre outros pontos, propõe a promoção de maior participação do governo federal no custeio da atenção especializada, em pactuação com estados, Distrito Federal e municípios, além de propor a substituição do pagamento por procedimentos pela remuneração no modelo de cuidado integral.
PRINCÍPIOS DO SUS
DIVISÃO DAS RESPONSABILIDADES
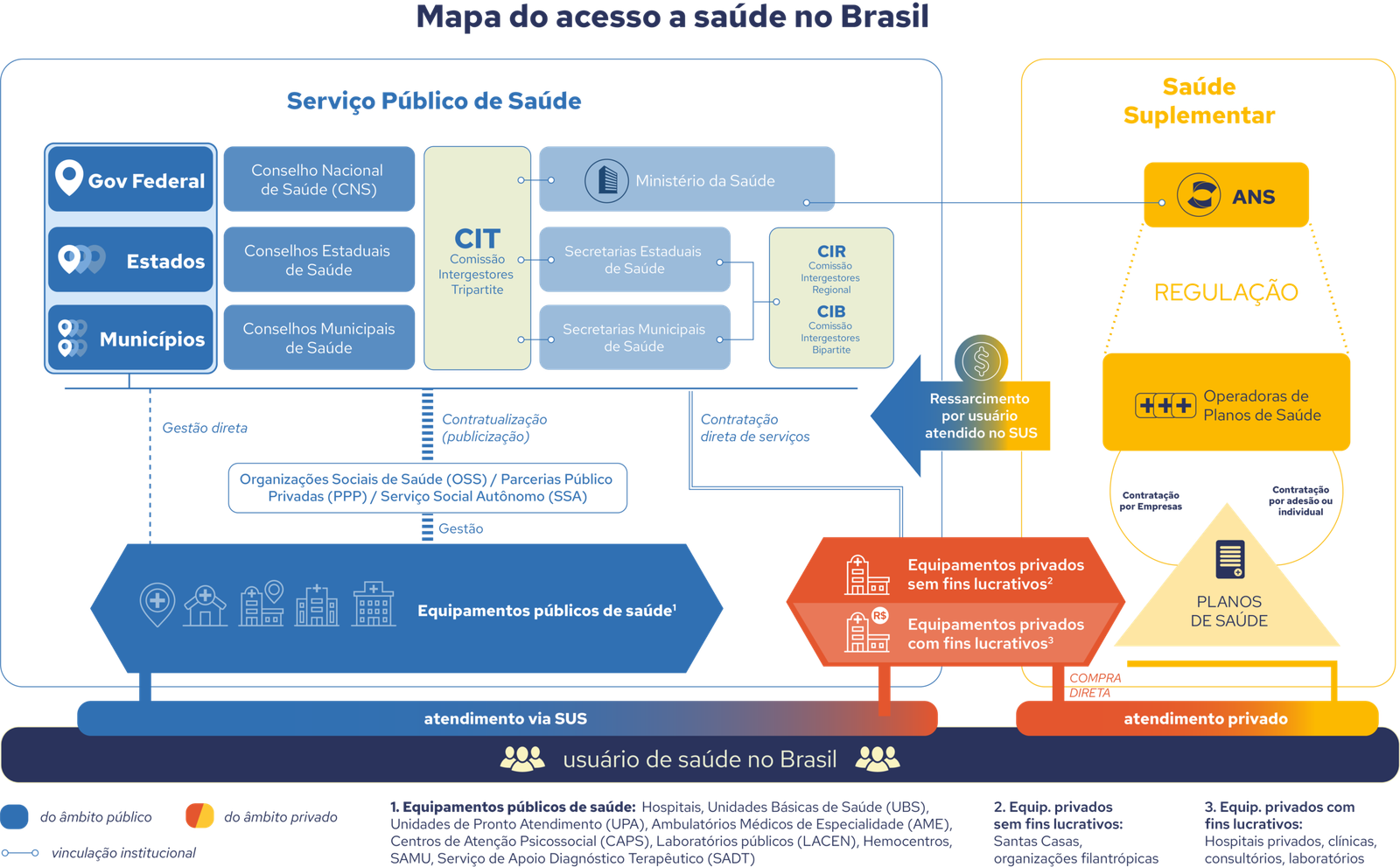
Para funcionar em um país de dimensões continentais como o Brasil, o Sistema Único de Saúde tem suas responsabilidades de atuação divididas entre os três níveis de governo. É a chamada gestão tripartite, que obedece preceitos de regionalização, hierarquização e descentralização.
A regionalização da saúde é um princípio organizativo do SUS desde sua concepção. Por meio dela, o sistema é organizado em regiões e macrorregiões de saúde, o que permite planejar ações de acordo com as necessidades de cada território e otimizar a jornada do paciente e a aplicação dos recursos públicos.
Já a hierarquização organiza esses serviços em diferentes níveis de complexidade, começando pela Atenção Básica (AB) – ou Atenção Primária à Saúde (APS) –, que funciona como a porta de entrada principal e ordenadora do cuidado no sistema, passando para a média e depois a alta complexidade (MAC). Assim, busca-se garantir a distribuição dos equipamentos de saúde de forma adequada, garantindo o fluxo e o acesso correto aos diferentes níveis de assistência.
Por fim, com a descentralização, a responsabilidade de prestação do serviços passou a ser majoritariamente dos municípios, o que deveria facilitar o controle e fiscalização por parte dos cidadãos.
Ministério da Saúde
O Ministério da Saúde é o administrador nacional do SUS, que cria e executa normas, políticas e ações, além de fiscalizar e monitorar os processos em articulação com o Conselho Nacional de Saúde (CNS). O órgão participa da Comissão Intergestores Tripartite (CIT), junto com representantes do Conselho Nacional de Secretários de Saúde (Conass) e do Conselho Nacional de Secretarias Municipais de Saúde (Conasems) para debater e pactuar a execução das políticas nacionais de saúde. O Ministério ainda administra diretamente uma pequena parcela de serviços, como a Rede Hospitalar Federal do Rio de Janeiro, o Grupo Hospitalar da Conceição (GHC), o Instituto Nacional do Coração (INCA) e o Instituto Nacional de Traumatologia e Ortopedia (INTO).
Secretarias Estaduais de Saúde
As Secretarias Estaduais de Saúde (SES) são responsáveis por planejar, coordenar, executar e avaliar as políticas de saúde no nível estadual, apoiando os municípios e garantindo o acesso da população a serviços de saúde de média e alta complexidade. Elas atuam na gestão e prestação de serviços de alta complexidade, fornecem apoio técnico e financeiro aos municípios, estabelecem normas complementares, coordenam a vigilância sanitária e epidemiológica e gerenciam hospitais de referência estadual.
Secretarias Municipais de Saúde
As Secretarias Municipais de Saúde (SMS) também possuem papel de planejar, organizar, controlar, avaliar e executar ações e serviços de saúde, mas com foco no primeiro nível de atenção do SUS. As secretarias municipais atuam em articulação com o respectivo conselho municipal e esfera estadual, garantindo à população a atenção à saúde em nível primário nos bairros e a integração com a rede regionalizada. Suas funções incluem a gestão de unidades básicas de saúde, a prevenção e promoção da saúde da comunidade, a implementação da Estratégia Saúde da Família (ESF) e o controle de doenças.
Há mais algumas instâncias importantes para a gestão do SUS. Entre elas, destacam-se:
Conselhos de Saúde
Os Conselhos de Saúde, que são espaços de deliberação e controle social, em todos os níveis (nacional, estadual e municipal), nos quais o governo, prestadores de serviço, profissionais de saúde e usuários discutem e fiscalizam as políticas de saúde.
Comissão Intergestores Tripartite (CIT)
As Comissões Intergestores Tripartite (CIT), que cumpre o papel de fórum de negociação e pactuação entre os gestores das esferas federal, estadual e municipal, para definir os aspectos operacionais do SUS que demandam atuação ou coordenação das políticas em todos os níveis federativos.
Comissão Intergestores Bipartite (CIB)
As Comissões Intergestores Bipartite (CIB) são os espaços de negociação e pactuação de políticas e programas em âmbito estadual, no qual se encontram os gestores estaduais e municipais dentro de cada estado.
Além do poder executivo, que é responsável pela organização e execução das ações, o Legislativo tem um papel crescente no financiamento do SUS, por meio das Emendas Parlamentares, que são direcionadas por cada deputado federal. O Judiciário também tem desempenhado um papel com grande impacto no Sistema Único de Saúde, com o crescimento do fenômeno da judicialização da saúde, uma vez que pode ser acionado sempre que um cidadão considerar seus direitos desrespeitados, trazendo novas obrigações para o sistema público e o que impõe um grande desafio para a sustentabilidade do SUS.